Как в России лечат почечную недостаточность - «Здоровье»
— Много сообщений о росте числа больных с почечной недостаточностью. Из-за чего это происходит?
— Рост больных с почечной недостаточностью действительно наблюдается, причем во всем мире. Главная причина — это старение населения, сахарный диабет, гипертоническая болезнь и уже только потом — непосредственно заболевания почек.
Рост больных обусловлен объективными причинами — чем лучше мы будем лечить другие болезни, тем больше у нас будет выявляться больных с почечной недостаточностью, потому что они будут до нее доживать.
Если не брать в расчет наследственные аномалии, все остальные виды заболеваний почек так или иначе связаны с возрастом. Одни только пациенты старше 70 лет с ишемической нефропатией — атеросклеротическим поражением сосудов почек — это 10% тех, кто попадает сегодня на диализ. Раньше Россия отставала от других стран, продолжительность жизни была меньше, но сейчас потихоньку догоняем.
Каждый десятый житель планеты страдает заболеванием почек и, как правило, этого не замечает — поэтому их называют «тихие убийцы». В России таких — около 15 млн человек. Из этих пациентов у небольшой части болезнь прогрессирует до финала. А финала может быть два — либо смерть, как правило от сердечно-сосудистых заболеваний, которые при болезнях почек развиваются в три раза чаще, либо гибель почек, при которой пациенту необходимы трансплантация или диализ. В России сегодня на диализе находятся примерно 45 тыс. пациентов, с пересаженными почками — более 8 тыс. пациентов.
— Основная причина, почему это происходит, и какие действия самого человека к этому приводят?
— Существуют острые случаи почечной недостаточности и хронические. И то, и то обусловлено воздействием дополнительных внешних факторов, например, травмами. Или, например, марафонский забег — заниматься подобным можно только здоровым лицам. В армию и на производства с тяжелыми и вредными условиями не должны попадать люди со срытыми заболеваниями почек, иначе болезнь будет очень быстро прогрессировать — до диализа или трансплантации. К примеру, марш-броски в армии у почечных больных могут привести к острой почечной недостаточности.
Но есть простые и эффективные способы сдержать болезнь.
Хроническую болезнь почек можно выявить на ранних стадиях, когда еще возможно затормозить ее развитие. Остановить полностью — нельзя. Но затормозить можно, причем на много лет.
Для этого нужно регулярно сдавать анализы, к сожалению, в диспансеризацию они не входят. Самые простые и недорогие из них — биохимические анализы: креатинин крови, мочевина крови, гемоглобин, анализ мочи на белок. В совокупности с УЗИ почек, где можно посмотреть структуру, размеры, наличие камней, таким образом можно выявить почечную недостаточность и болезнь почек на ранних стадиях, когда можно еще защитить почки -— давая лекарства, контролируя давление, контролируя сахар у диабетиков, и максимально снижая количество белка в моче.
— Какие сейчас используются основные виды терапии? И какие изменения требуются в этой области?
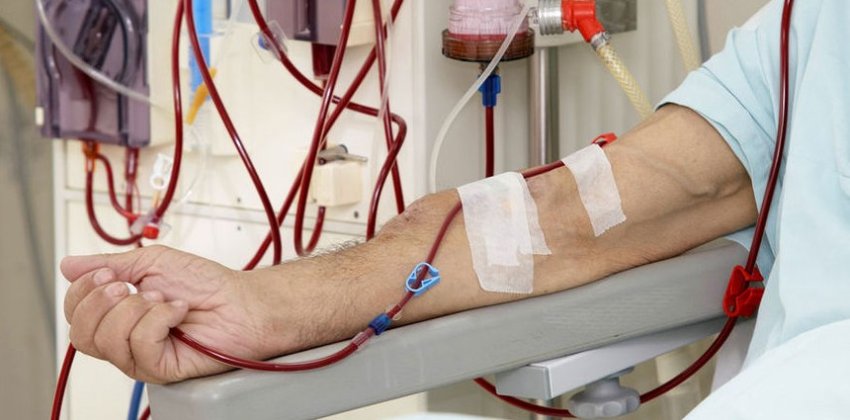
— Вариантов немного — диализ, трансплантация или смерть. Диализ бывает двух видов — гемодиализ, когда больной приезжает в центр, его подключают к специальному аппарату (искусственной почке) и с его помощью очищают кровь, и перитонеальный диализ, при котором больной сам меняет раствор через катетер, установленный заранее в брюшную полость.
На гемодиализе у нас подавляющее большинство больных, на перитонеальном не так уж много.
Что касается трансплантации почки — сейчас их делают больше, чем когда бы то ни было, примерно 1200 в год в России. Но, имея на диализе 45 тыс. пациентов, мы только увеличиваем очередь на пересадку. Пока что она не сокращается.
Причина отсутствия достаточного количества пересадок — дефицит донорских органов.
Да и не во всех субъектах РФ есть центры трансплантации, активно работающих в стране — около 35. Поэтому тем, кому нужно ехать издалека в Москву, даже на бытовом уровне непросто это организовать.
— Как бы вы оценили ситуацию оказания помощи больным с почечной недостаточностью в России?
По количеству операций мы сильно отстаем от тех же США. Там в год делают более 10 тыс. пересадок. И там, в отличие от России, разрешены пересадки от неродственных доноров.
У нас можно пересаживать почки только от кровных родственников — то есть, жена мужу почку отдать уже не может.
Возможно, это сделано, чтобы не было злоупотреблений.
— Какие основные недостатки сложившейся практики в этой области, и как их можно устранить, или нейтрализовать?
— Что касается обеспеченности диализом, то она сильно шагнула вперед. В 1998 году у нас было 5 тыс. больных на диализе, сегодня — 45 тыс., и их количество увеличивается каждый год примерно на 10%. Это неплохой показатель, в крупных городах мы уже приближаемся к нашим коллегам в странах Восточной Европы. Где действительно очень много проблем, которые не решаются годами (раннее выявление, первичная диагностика и т. п.) — это российская глубинка. Нефрологов мало, профессия редкая, не очень престижная с точки зрения оплаты. В результате мы имеем пациентов, которым уже необходим диализ.
А на ранних стадиях, когда пациента можно лечить, он даже не знает, что болен.
Само качество диализа у нас ничуть не хуже, чем в более развитых странах. У нас работают международные сети, компании, которые следят за качеством оборудования. Аппараты, как правило, импортные, расходные материалы тоже. Результаты трансплантации тоже сопоставимы с успехами зарубежных коллег. Но мы пока сильно проигрываем в ранней диагностике.
— А где с ранней диагностикой справляются лучше всего?
— Я бы на первое место поставил Тайвань, где больше всего больных на диализе, и Японию. В США тоже неплохо справляются, там 2 тыс. больных на миллион населения. В развитых странах ранняя диагностика и лечение находятся на достойном уровне, а развивающиеся страны долгое время вообще не имели доступа к диализу.
— Вторая боль, связанная с терапией почечной недостаточности, повышение смертности среди пациентов. Какие существуют возможности для повышения продолжительности жизни и повышения качества жизни таких больных?
— Из-за особенностей нашей статистики смертность именно от заболеваний почек подсчитать сложно — у нас умирают либо от сердечно-сосудистых заболеваний, либо от онкологии, а за рубежом, где статистика хорошо поставлена, болезни почек считаются 7-9 по распространенности причиной смерти. У нас чаще всего они скрываются под маской инфаркта, инсульта, при наличии заболеваний почек многократно растет смертность от диабета. Ожирение, подагра, метаболический синдром, заболевания костей — все это связано с почками и во всем мире эту связь хорошо понимают.
Повысить выживаемость и качество жизни можно, если лечить все перечисленные мной хронические синдромы, контролировать артериальное давление. Есть очень много вещей, на которые, к сожалению, не выделяется достаточное количество денег.
Финансирование сегодня — это серьезная проблема. Мало того, что выделяют немного, так еще и очень большая разница между регионами. В Москве, Санкт-Петербурге больные получают все или почти все. А в некоторых регионах просто ничего нет.
Хорошая новость в том, что, во-первых, болезни почек предотвратимы, если их вовремя выявлять. А, во-вторых, есть диализ и трансплантация даже для тех, у кого почки совсем не работают или вовсе отсутствуют. У них нет мочи, но, тем не менее, они живут годами, десятилетиями. У нас есть пациент, который на диализе уже 33 года. Он, можно сказать, вырос на наших глазах. Это очень неплохой срок для заместительной терапии.
Также и многие больные с пересаженной почкой живут более 20-25 лет. Не всем, конечно, так везет — многое зависит от возраста, сопутствующих заболеваний. Когда на диализ приходят онкологические больные, старики, рассчитывать на большую продолжительность жизни не приходится. Но для относительно здорового мужчины лет сорока продолжительность жизни на заместительной терапии не будет сильно отличаться от средней в популяции.
— Какая доля отечественных препаратов, которые получают пациенты? Доля отечественного оборудования?
— Отечественных аппаратов у нас немного — уральская компания собирает оборудование, но они привозят комплекты из Японии. Расходники в России тоже практически не выпускаются. А лекарства отечественные появляются, и очень неплохие. В частности, используются эритропоэтины (гормоны почек) и более современные их аналоги.
Качество и количество отечественных лекарств за последние годы значительно выросло — если мы начинали с несовременных и не слишком эффективных препаратов, то сегодня появились уже более эффективные. Они выпускаются не в порошках или флаконах, а в шприцах, что удобно и для больных, и для медперсонала. Больным на диализе можно вводить препараты прямо в диализную магистраль (кровепроводящую систему) или подкожно. Один из таких препаратов — биоаналог дарбэпоэтина альфа (белка, стимулирующего выработку эритроцитов), сделанный компанией BIOCAD. Это высочайшая генная инженерия, такой технологии не было до последнего времени. Препарат, конечно, еще должен начать широко использоваться в клинической практике, мы будем за этим следить. Но даже то, что мы имеем на сегодняшний день, очень впечатляет. Это революция в отечественной фармацевтической промышленности.
— Как изменилась ситуация с оказанием помощи больным с почечной недостаточностью за последние 5-7 лет?
— Лекарственное обеспечение даже ухудшилось, кроме того, предстоит решить задачу нехватки нефрологов. Я уже сказал, что это не очень престижная специальность. Нефрологи работают с тяжелыми больными, требующими повышенного внимания. Но мы оптимисты, мы считаем, что в будущем улучшится выявляемость, будет больше возможностей лечить на ранних стадиях. Мы верим в лучшее.
Смотрите также: